- مذاکرهکننده روسیه: با آمریکا درباره ایران صحبت نکردیم؛ ادعاها درباره تهران ساختگی است
- نبرد بر سر «جنگ با ایران» در واشتگتن تازه آغاز شده
- چند روایت از مرد پشت پرده حذف ظریف و طیب نیا از دولت
- اولین حمله رژیم صهیونیستی به بیروت بعد از آتشبس/5 شهید و 18 زخمی در حملات
- رئیسجمهور لبنان: در حال حاضر، پروازها به ایران را از سر نخواهیم گرفت؛ ممکن است روزی آنها را از سر بگیریم
- خودرو در سال جدید گران میشود
- مجارستان:اروپاییها آماده جنگ میشوند؛ آنچه در ذهن این آدمها میگذرد ترسناک است
- فرمانده ارتش:نیروهای مسلح خود را برای بالاترین سطح تهدیدات دشمنان آماده کرده است
- اعتراض به سریال پایتخت شروع شد
- ۵۰۵ جانباخته و ۱۲ هزار مجروح در ابتدای طرح نوروزی در کشور
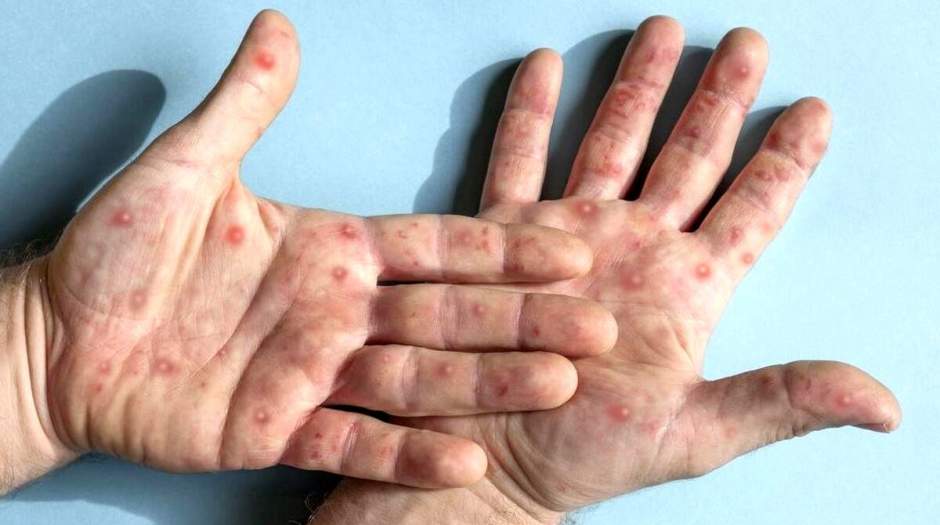
آبله میمونی واکسن دارد؟
دکتر احسان مصطفوی با بیان اینکه «بیماریهای نوپدید» "Emerging Infectious Disease” اشکال گوناگونی دارند، اظهار کرد: بعضی از بیماریهای نوپدید برای اولین بار گزارش میشوند؛ به طور مثال، کووید۱۹ یک بیماری نوپدید به حساب میآید؛ چرا که تا پیش از شیوع آن برای بشر ناشناخته بود و برای اطلاع از جنبههای مختلف اپیدمیولوژی، پیشگیری و درمان آن نیاز به گذشت زمان بود؛ البته همین ناشناخته بودن زمینه را برای گسترش این دسته از بیماریها فراهم میکند.
وی گفت: گاهی اوقات یک بیماری نوپدید برای سالها در یک منطقه جغرافیایی خاص شایع و بومی است؛ اما شرایط انتقال آن به سایر نقاط وجود نداشته است. به طور مثال، بیماریهایی مانند «ابولا»، «زیکا» و «آبله ام» (آبله میمونی)، در مناطق محدودی از جهان برای سالها و یا دههها در گردش بودهاند و در این میان، «آبله ام» در قاره آفریقا به ویژه آفریقای مرکزی شایع بوده است.
این اپیدمیولوژیست درباره نوع دیگر بیماریهای نوپدید نیز به ایسنا توضیح داد: گاهیاوقات، بشر نسبت به یک بیماری آگاهی نسبی دارد اما به دلیل ایجاد تغییرات در عامل ایجادکننده آن بیماری، «راههای انتقال»، «تظاهرات بالینی» یا «شدت بیماری» تغییر میکند. در این رابطه، موضوع «مقاومت آنتیبیوتیکی» یا «کم شدن کارایی واکسنهای موجود» مطرح میشود که یکی از چالشهای عصر حاضر است.
بیماریهای بازپدید چیست؟
رئیس مرکز تحقیقات بیماریهای نوپدید و بازپدید انستیتو پاستور ایران درباره بیماریهای بازپدید نیز گفت: بشر با اقدامات خود توانسته است گردش برخی بیماریها را محدود کند؛ اما تغییرات در جامعه جهانی، شرایط را برای گردش مجدد این بیماری ها فراهم کرده است؛ به طور مثال طی سالهای اخیر با تغییرات آبوهوایی با بازپدیدی بیماریهایی مانند «مالاریا» مواجه هستیم.
وی ادامه داد: یک بازپدیدی دیگر این روزها، در مورد بیماری فلج اطفال است. اگرچه گردش بیماری فلجاطفال در چند سال اخیر محدود به مناطق خاصی از جهان بوده، اما این روزها شاهد گردش ویروس عامل فلجاطفال در منطقه «غزه» هستیم که باعث واکسیناسیون گسترده در این منطقه علیه این بیماری شده است.
عوامل گسترشدهنده بیماریهای نوپدید و بازپدید
مصطفوی در ادامه صحبتهایش با بیان اینکه نحوه ارتباط بشر نیز در دنیای امروز تغییر کرده است، افزود: با توجه به گسترش ارتباطات جوامع انسانی، هر گونه گزارش از طغیان یک بیماری با قابلیت اپیدمی در یک نقطه از دنیا میتواند تهدیدی برای همه جامعه جهانی باشد. عواملی مانند تغییرات اقلیمی، جهانیسازی، سفرهای بینالمللی، تغییرات در استفاده از زمین (فعالیتهای انسانی مانند جنگلزدایی، کشاورزی و شهرنشینی میتوانند زیستگاههای طبیعی را تغییر دهند و تماس بین انسانها و حیوانات وحشی را افزایش دهند)، مقاومت دارویی، افزایش جمعیت و تراکم جمعیتی، شرایط ضعیف بهداشتی (فقدان دسترسی به خدمات بهداشتی، آب سالم و شرایط بهداشتی مناسب میتواند به گسترش بیماریها کمک کند)، تغذیه نامناسب (کمبود مواد غذایی و تغذیه نامناسب میتواند سیستم ایمنی بدن را تضعیف کند و افراد را مستعد ابتلا به بیماریها کند)، رفتارهای اجتماعی و فرهنگی اشتباه (عادات رفتاری، اعتقادات فرهنگی و عدم آگاهی درباره بهداشت) و نقص در سیستمهای بهداشتی به تنهایی یا به صورت ترکیبی میتوانند خطر گسترش بیماریهای نوپدید و بازپدید را در دنیای امروز افزایش دهند.
منشاء حیوانی در ۷۰ درصد بیماریهای شایع نوپدید و بازدید
رئیس بخش اپیدمیولوژی و آمار زیستی انستیتو پاستور ایران با بیان اینکه بیماریهای نوپدید و بازپدید جزو جدایی ناپذیر از دنیای مدرن هستند، توضیح داد: باتوجه به شرایط دنیای امروز و گسترش بیماریهای نوپدید و بازپدید، انتظار میرود که به منظور کنترل و پاسخ به این بیماریها در سطوح بینالمللی و ملی برنامهریزی مناسب صورت گیرد.
وی درباره منبع بیماری های نوپدید و بازپدید نیز به ایسنا گفت: گفته میشود حدود ۷۰ درصد بیماریهای شایع در جمعیت انسانی به ویژه بیماریهای نوپدید و بازپدید، منشاء حیوانی دارد.
شرط کنترل شیوع بیماریهای نوپدید
مصطفوی در پاسخ به این پرسش که «تا چه میزان بشر میتواند نسبت به بیماریهای نوپدید و بازپدید پاسخ مناسب دهد؟» گفت: پاسخ مناسب جامعه امروز به بیماریهای نوپدید و بازپدید به عوامل متعددی وابسته است که اهم آن وابسته به میزان پیشرفت علمی، همکاریهای بینالمللی، زیرساختهای بهداشتی و آگاهی عمومی است. واقعیت آن است که انجام تحقیقات پیشرو در زمینههایی نظیر ژنتیک، میکروبیولوژی و داروسازی میتواند به شناسایی سریعتر ویروسها و باکتریها و توسعه واکسنها و درمانهای جدید کمک کند. از طرفی کشورهای با زیرساختهای بهداشتی مناسب، توانایی بیشتری در کنترل شیوع این دسته از بیماریها خواهند داشت. این موضوع شامل دسترسی به مراقبتهای بهداشتی، تجهیزات پزشکی و پرسنل آموزش دیده است. کشورها باید سیستمهای پایش و ردیابی موارد مشکوک خود را توسعه دهند تا بتوانند به شناسایی سریع و کنترل شیوع این بیماریها در هر نقطه از جهان کمک کنند.
ضرورت افزایش آگاهی عمومی درباره رفتارهای صحیح بهداشتی
وی ادامه داد: موضوعی که در این میان باید مدنظر قرار گیرد توجه به افزایش آگاهی عمومی درباره پیشگیری از بیماریها و رفتارهای بهداشتی صحیح است که نقش مهمی در کاهش شیوع بیماریها ایفا میکند. باید توجه داشته باشیم که شیوع بیماریها معمولاً مرزها را نمیشناسد و همکاری بین کشورها برای تبادل اطلاعات، منابع و تجارب میتواند به کنترل بهتر بیماریهای عفونی کمک کند. موضوع دیگری که باید در این رابطه مورد توجه قرار گیرد، سرمایهگذاری خاص در مراکز تحقیقاتی و آزمایشگاهها برای مطالعه بیماریهای نوپدید و بازپدید است. با این حال، چالشهایی نظیر نابرابریهای اجتماعی ممکن است بر توانایی بشر در پاسخ به این بیماریها تأثیر بگذارد. بنابراین، پاسخ مناسب به این بیماریها نیازمند یک رویکرد جامع و چندجانبه است.
۸ وضعیت اضطراری بهداشت عمومی از سال ۱۳۸۸ تاکنون
این متخصص درباره «شرایط اضطراری بهداشتی با اهمیت بینالمللی» نیز بیان کرد: وضعیتهای اضطراری بهداشتی با اهمیت بین المللی "Public Health Emergencies of International Concern" به وضعیتی اطلاق میشود که به دلیل شیوع یک بیماری یا مشکل بهداشتی، تهدیدی جدی برای سلامت عمومی در سطح جهانی باشند و نیاز به اقدام فوری و هماهنگ بینالمللی وجود داشته باشد. این وضعیتها توسط سازمان جهانی بهداشت اعلام میشود و نیاز به همکاری بینالمللی برای کنترل و مدیریت آنها است.
وی در این باره افزود: کمیتهای در سازمان جهانی بهداشت با بررسی شرایط نسبت به اعلام شرایط اضطراری اقدام میکند. اگر این کمیته به این نتیجه برسد که یک بیماری میتواند جامعه جهانی را تحت تاثیر قرار دهد از کشورها میخواهد پاسخ سریع به آن تهدید نشان دهند.
مصطفوی گفت: وضعیتهای اضطراری بهداشتی با اهمیت بینالمللی یک بیانیه رسمی است که متعاقب اعلام آن، کشورهای عضو سازمان بهداشت جهانی موظفند تمامی امکانات و نیروهای خویش را در زمینه اداره و پیشگیری از ادامه بحران به کار گیرند. شرایط اضطراری بهداشتی با اهمیت بینالمللی در صورتی اعلام میشود که تهدید جدی برای سلامت عمومی در سطح جهانی باشد، پتانسیل انتقال بینالمللی را داشته باشد و نیاز به اقدام فوری و هماهنگ بینالمللی برای کنترل وضعیت وجود داشته باشد.
رئیس بخش اپیدمیولوژی و آمار زیستی انستیتو پاستور ایران افزود: نخستین بیانیه وضعیت اضطراری بهداشتی بینالمللی هنگام همهگیری جهانی آنفلوانزای خوکی در سال ۱۳۸۸ اعلام شد. دومین بیانیه به هنگام بازگشت مجدد بیماری فلج اطفال در اردیبهشت سال ۱۳۹۳ اعلام شد. سومین بیانیه در شهریور سال ۱۳۹۳ و به هنگام همهگیری بیماری ویروسی ابولا در غرب آفریقا اعلام شد. پس از شیوع ویروس زیکا در آمریکای جنوبی در سال ۲۰۱۶، سازمان بهداشت جهانی برای چهارمین بار اعلام وضعیت اضطراری بهداشت عمومی داشت. پنجمین بار در ۳۰ ژوئیه ۲۰۱۹ پس از افزایش سریع آمار تلفات بیماری ابولا در سراسر جهان، سازمان جهانی بهداشت مجددا برای این بیماری اعلام وضعیت اضطراری کرد. برای ششمین بار در تاریخ ۱۰ بهمن ۱۳۹۸ به دلیل شیوع ویروس کرونا اعلام وضعیت اضطراری شد. هفتمین اعلام وضعیت اضطراری مربوط به آبله ام (میمونی) بود که در سال ۱۴۰۱ اعلام و در سال ۱۴۰۲ پایان یافت. هشتمین و آخرین مورد اعلام وضعیت اضطراری متعاقب اپیدمی اخیر آبله ام (میمونی) در کنگو و چند کشور آفریقایی اعلام شد.
مصطفوی گفت: وضعیتهای اضطراری بهداشت عمومی با اهمیت بین المللی در به روزرسانی مقررات بهداشتی بینالمللی در سال ۲۰۰۵ به مقررات بین المللی بهداشتی "International Health Regulations" اضافه شد. این مقررات بینالمللی یک توافقنامه جهانی است که توسط سازمان بهداشت جهانی تدوین شده و هدف آن بهبود پاسخ به تهدیدات بهداشتی جهانی و مدیریت شیوع بیماریها است. این مقررات را ۱۹۶ کشور و از جمله جمهوری اسلامی ایران پذیرفتهاند. اهداف اصلی مقررات بهداشتی بینالمللی، پیشگیری و کنترل شیوع بیماریها، کمک به گزارشدهی بهتر و تبادل اطلاعات، تقویت زیرساختهای بهداشتی، افزایش همکاری بینالمللی و توسعه توانمندیهای محلی برای شناسایی، ارزیابی و پاسخ به تهدیدات بهداشتی است.
نگاهی به تاریخچه بیماری آبله میمونی
مصطفوی ضمن اشاره به اعلام وضعیت اضطرای بهداشتی اخیر در مورد آبله ام (میمونی) گفت: این بیماری عمدتاً در مناطق جنگلی آفریقا مشاهده میشود و به دلیل شباهتهایش با آبله، به این نام نامگذاری شده است. آبله میمونی برای اولین بار در سال ۱۹۵۸ در میمون در دانمارک شناسایی شد. اما اولین موارد انسانی در سال ۱۹۷۰ در جمهوری دموکراتیک کنگو گزارش شد. پس از شناسایی اولیه، موارد دیگری از آبله میمونی در کشورهای آفریقایی بهویژه در کنگو، نیجریه و گینه مشاهده شده است. این بیماری معمولاً در مناطق دورافتاده و جنگلی شیوع دارد و بهندرت در خارج از آفریقا گزارش شده بوده است. در سال ۲۰۰۳، اولین شیوع آبله میمونی در ایالات متحده آمریکا گزارش شد. این شیوع به دلیل واردات حیوانات وحشی از آفریقا رخ داد. پس از آن در سال ۲۰۲۲، موارد غیرمعمولی از آبله میمونی در کشورهای مختلف جهان، از جمله اروپا و آمریکا، گزارش شد. این شیوع به سرعت توجه جامعه جهانی را جلب کرد و سازمان بهداشت جهانی اعلام وضعیت اضطراری بهداشتی با اهمیت بین المللی نمود. به این ترتیب بود که در سال ۲۰۲۲، هزاران مورد در کشورهای مختلف از جمله بریتانیا، اسپانیا، پرتغال و ایالات متحده آمریکا ثبت شد.
تفاوت آبله میمونی کلاد ۱ و ۲
استاد اپیدمیولوژی انستیتو پاستور ایران گفت: ویروس آبله میمونی دسته یا کلاد ۱b، که در حال حاضر باعث اعلام وضعیت اضطراری بهداشتی با اهمیت بین المللی شده است، باعث بیماری شدیدتری نسبت به ویروس آبله میمونی دسته یا کلاد ۲ میشود که در سال ۲۰۲۲ در سطح جهان گسترش یافت.
مصطفوی با بیان اینکه فرم جدید این بیماری نسبت به فرم قبلی آن متفاوت است، توضیح داد: سرعت گسترش، سرعت انتقال و میزان مرگومیر بیماری آبلهمیمونی ۱b نسبت به کلاد نوع ۲ بیشتر است.
این متخصص اپیدمیولوژی گفت: شیوعهای اخیر این بیماری در کنگو، کشوری که ویروس برای اولین بار در سال ۱۹۷۰ در آن کشور در انسان شناسایی شد، نگرانیهای جدیدی را برانگیخته است.
وی با بیان اینکه بیش از ۱۰۰ هزار مورد تایید شده ابتلا به آبله ام از زمان شروع شیوع جهانی آن در سال ۲۰۲۲ به سازمان جهانی بهداشت گزارش شده است، با اشاره به افزایش بیسابقه موارد ابتلا به این بیماری در آفریقا گفت: اکنون انتقال در جمهوری دموکراتیک کنگو با ۹۰ درصد موارد گزارش شده در سال ۲۰۲۴ متمرکز شده است. بر اساس گزارشهای رسمی امسال، در حدود ۱۴ هزار مورد مشکوک و تأیید شده آبله ام و بیش از ۴۵۰ مورد مرگ ناشی از آن ثبت شده است که کودکان کمتر از ۱۵ سال ۶۸ درصد موارد ابتلا و ۸۵ درصد مرگومیرها را تشکیل میدهند.
شیوع محدود آبله میمونی جدید در خارج از قاره آفریقا
مصطفوی گفت: بررسیها بیانگر این است که شیوع آبلهمیمونی نوع جدید در خارج از قاره آفریقا بسیار محدود بوده؛ به نحوی که ابتلای یک نفر در سوئد و یک نفر در تایلند گزارش شده است. همچنین ابتلای دو نفر در پاکستان گزارش شده اما اطلاعات زیادی درباره اینکه بیماری آنها از چه نوع آبلهمیمونی است در دسترس نیست.
راههای انتقال آبله میمونی جدید
این اپیدمیولوژیست درباره راههای انتقال بیماری آبلهمیمونی جدید بیان کرد: انتقال آبله میمونی کلاد۲ (که در سال ۲۰۰۲ مشکل بهداشتی بینالمللی ایجاد کرد) در میان همجنسگرایان زیاد بود، اما در آبلهمیمونی جدید (کلاد ۱b) علاوه بر انتقال این بیماری در رابطه جنسی افراد غیرهمجنس، این بیماری از طریق تماس نزدیک پوستی یا تنفسی هم به فرد دیگر منتقل میشود. تماس با اشیای آلوده نیز میتواند سبب انتقال بیماری شود. اجتناب از تماس با حیوانات وحشی، حفظ بهداشت فردی از جمله شستشوی دستها با آب و صابون، استفاده از وسایل محافظت شخصی از جمله ماسک و دستکش هنگام تماس با حیوانات مشکوک به آلودگی و واکسیناسیون اقداماتی هستند که برای پیشگیری از ابتلا به این عفونت در مناطق آلوده و درگیر توصیه میشوند.
و اما واکسن آبله میمونی
رئیس مرکز تحقیقات بیماریهای نوپدید و بازپدید انستیتو پاستور ایران درباره واکسن بیماری آبلهمیمونی نیز توضیحداد: سازمان بهداشت جهانی دو واکسن را برای آبله میمونی تایید کرده اما واکسنهای در دسترس محدود هستند و منابع مالی برای تامین واکسن باید تامین شود؛ بنابراین به دلیل اینکه کشورهای کمبرخوردار درگیر آبلهمیمونی هستند برای تهیه واکسن نیازمند کمک خارجی هستند.
این اپیدمیولوژیست گفت: کشورهای آفریقایی درگیر شیوع آبله ام در حال حاضر، بر خلاف کشورهای غربی به ذخایر واکسن و داروهای ضد ویروسی که به پایان دادن شیوع بینالمللی سال ۲۰۲۲ یاری رساند، دسترسی ندارند؛ ولی برنامهریزیها برای پاسخ به این اضطرار بهداشتی توسط سازمانهای بینالمللی در حال دنبال است.
شیوع آبله میمونی را میتوان متوقف کرد؛ اما...
رئیس بخش اپیدمیولوژی انستیتو پاستور ایران گفت: شیوع فعلی آبله ام را میتوان کنترل و متوقف کرد اما انجام این کار مستلزم اقدام هماهنگ بین آژانسهای بینالمللی و شرکای ملی و محلی، مردم، محققان و تولیدکنندگان واکسن و داروها است.
اهمیت رصد مرزها و پایش بیماری
رییس مرکز تحقیقات بیماریهای نوپدید و بازپدید انستیتوپاستور همچنین با تاکید بر اهمیت پایش این بیماری در کشور، گفت: رصد مرزها به جهت پایش ورود این بیماری به کشور اهمیت دارد؛ بر همین اساس پایش افرادی که از مناطق آلوده وارد کشور میشوند در دستور کار سیستم بهداشتی کشور است. علاوه بر رصد و پایش مرزها باید آموزش لازم در خصوص چگونگی مواجهه با این بیماری به پزشکان و سیستم بهداشتی و درمانی کشور داده شود.
اقدامات انستیتوپاستور برای مقابله با اضطرار آبله میمونی
رئیس مرکز تحقیقات بیماریهای نوپدید و بازپدید انستیتو پاستور ایران در بخش پایانی صحبتهایش به ایسنا گفت: همکاران ما در بیش از ۱۰۰ سال گذشته در کنترل اپیدمیهای بیماریهای واگیردار متعددی نظیر آبله، آنفلوانزا، طاعون، وبا، مالاریا، سل و... و. نقش مهمی داشتهاند و اینبار نیز محققان و همکاران ما در انستیتو پاستور ایران در کنار سایر ارکان سیستم بهداشتی درمانی در تلاش هستند تا این اضطرار بهداشتی بینالمللی برای کشور چالش و مشکل جدی بهداشتی ایجاد نکند.